La psoriasis es una enfermedad inflamatoria sistémica que va más allá de la piel1.
Tratar la psoriasis de forma precoz y eficaz puede detener el efecto dominó y evitar las complicaciones de las comorbilidades asociadas2.
La psoriasis: una enfermedad inflamatoria sistémica
La psoriasis es una enfermedad inflamatoria crónica inmunomediada que afecta al 2–3 % de la población y que hoy se reconoce como sistémica, por su relación con comorbilidades metabólicas, cardiovasculares y psicológicas1.
Estas asociaciones se explican por una inflamación sistémica mantenida, mediada por citoquinas como TNF-α, IL-23 e IL-17, que participan en la resistencia a la insulina, disfunción endotelial y aterosclerosis acelerada1 (figura 1).
Figura 1. Secuencia de eventos fisiopatológicos en la psoriasis
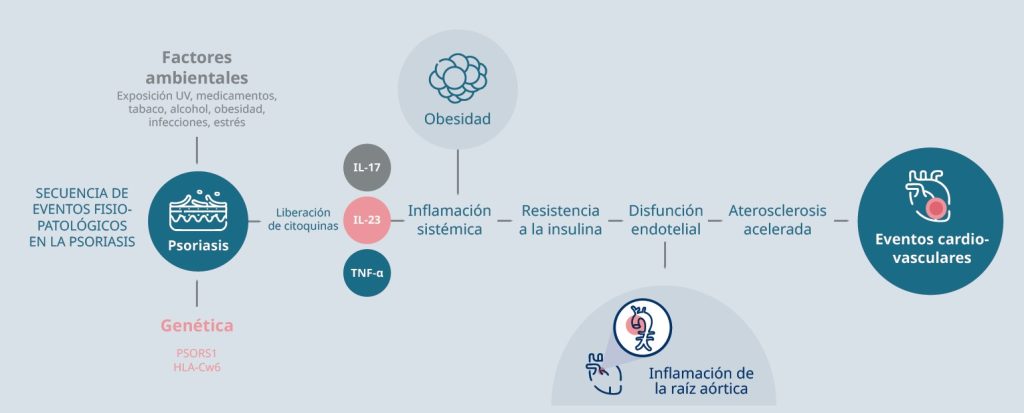
Fuente: Torres-Soto et al.1
Psoriasis y riesgo cardiovascular
La psoriasis aumenta el riesgo de enfermedades cardiovasculares3.
La prevalencia de las enfermedades coronarias es un 25-50% mayor en las personas con psoriasis que en quienes no presentan la enfermedad, independientemente del sexo3.
Los pacientes con psoriasis presentan:
- Riesgo de IAM aumentado 3 veces en los pacientes con psoriasis grave4.
- Un 40% de riesgo de muerte por causas cardiovasculares en los pacientes con psoriasis grave4.
- Disfunción microvascular4.
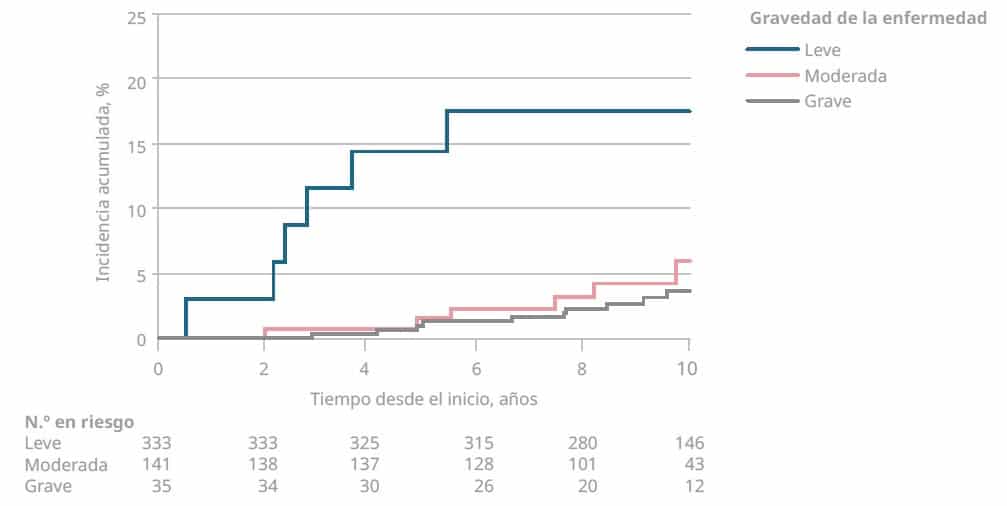
El riesgo de un evento cardiovascular se incrementa de forma proporcional a la gravedad de la psoriasis (figura 2)5.
Figura 2. Tiempo hasta el evento CV según la gravedad de la psoriasis
Fuente: Manolis et al.5
Evaluación del riesgo cardiovascular en los pacientes con psoriasis
Las recomendaciones para evaluar el riesgo cardiovascular asociado a la psoriasis incluyen:
- Comprobar si el paciente tiene alguna de estas condiciones, ya que todas aumentan el riesgo CV y son más frecuentes en psoriasis6:
- Diabetes o prediabetes
- Dislipemia
- Tabaquismo o consumo de alcohol
- Hipertensión
- Obesidad y síndrome metabólico
- Calcular el riesgo global (escala SCORE2 para adultos de 40 a 69 años y escala SCORE2-OP para personas de 70 a 89 años)7. En pacientes con psoriasis puede que se subestime el riesgo. Se aconseja una valoración proactiva incluso si el SCORE2 es bajo8.
- Realizar revisiones periódicas9:
- En pacientes en tratamiento tópico/local: cada 12 meses.
- En pacientes en tratamiento sistémico o psoriasis moderada-grave: cada 6 meses.
Importancia del abordaje precoz y coordinado del riesgo cardiovascular
El médico de Atención Primaria tiene un papel central en:
- Detectar signos de riesgo cardiovascular.
- Coordinar con dermatología y cardiología para un abordaje multidisciplinar.
- Fomentar cambios de estilo de vida (ejercicio, dieta, abandono del tabaco).
El tratamiento temprano y eficaz de la psoriasis reduce la inflamación sistémica, lo que podría modular el riesgo cardiovascular a largo plazo3.
Psoriasis y salud mental
La psoriasis aumenta el riesgo de enfermedades relacionadas con la salud mental10-12.
La psoriasis es una enfermedad inflamatoria crónica y sistémica con una elevada carga emocional y psicológica que se asocia de forma consistente con una mayor prevalencia de depresión, estrés y ansiedad10-12.
Existe una relación bidireccional entre la psoriasis y la depresión: la inflamación de la psoriasis agrava los síntomas depresivos y, a su vez, los síntomas depresivos favorecen la psoriasis10.
Se ha descrito que la depresión previa prácticamente triplica el riesgo de desarrollar psoriasis (OR: 2,864; p = 0,001)11.
La psoriasis, incluso en formas leves, tiene efecto en la salud emocional y la calidad de vida11-12.
El 87% de los pacientes con psoriasis reporta afectación emocional; el 76% presenta tristeza o depresión; y >70% experimenta ansiedad relacionada con la visibilidad de las lesiones11.
La afectación psicológica está presente en todos los grados de psoriasis. En formas leves, un 22% de los pacientes ve afectada su calidad de vida12. La figura 3 muestra la afectación de la psoriasis leve.
Figura 3. Afectación de la psoriasis leve
Fuente: Zozaya et al.12
Evaluación de la salud mental en los pacientes con psoriasis
Es recomendable evaluar la esfera mental de los pacientes con psoriasis10-11. Para evaluar los síntomas psicológicos y de calidad de vida, se utilizan escalas validadas que cuantifican la repercusión psicosocial:
- DLQI (índice de calidad de vida en dermatología, por sus siglas en inglés). Escala de 10 ítems. Mide el impacto de una patología dermatológica en la calidad de vida13.
- WHO-5 (índice de bienestar de la Organización Mundial de la Salud, por sus siglas en inglés). Escala de 5 ítems. Mide el índice de bienestar en las últimas 2 semanas14.
- PSO-LIFE (cuestionario específico de calidad de vida relacionada con la psoriasis). 20 ítems. Específica de psoriasis. Creada en España15.
Acompañamiento del paciente
Implica:
- Ofrecer apoyo psicológicoindividual o familiar10-11.
- Evaluar al paciente y su entorno sobre la enfermedad y su impacto emocional10.
- Evaluar al paciente y su entorno que ayuden a controlar el estrés y la inflamación10.
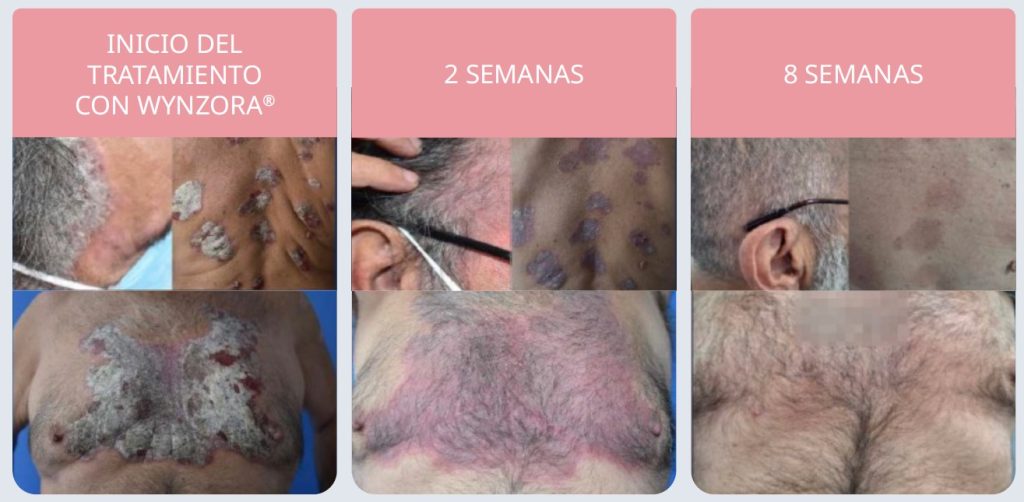
Caso clínico 1. Tratamiento de psoriasis en placas en paciente psiquiátrico16
Antecedentes. Hombre de 55 años con síndrome ansiosodepresivo. Tratamiento habitual: pregabalina, lorazepam y paroxetina. Psoriasis no tratada en cuero cabelludo y tronco, de un año de evolución.
Anamnesis y exploración. Placas gruesas intensamente descamativas, con eritema intenso y excoriación.
Diagnóstico de psoriasis en placas en cuero cabelludo, con los siguientes valores de las escalas. BSA (área de superficie corporal, por sus siglas en inglés) = 15; IGA (evaluación global del investigador, por sus siglas en inglés) = 4; PASI (índice de área y severidad de la psoriasis, por sus siglas en inglés) = 15,6; NRS (escala numérica de valoración, por sus siglas en inglés) prurito = 6; NRS dolor = 0; DLQI = 11. Adicionalmente, se solicita estudio prebiológico.
Tratamiento. Se inicia el tratamiento con Wynzora®.
Evolución a los 2 meses. los valores de las escalas son BSA = 0; PASI = 0; NRS prurito = 0. El paciente presenta intensa satisfacción con el tratamiento y adherencia casi total.
La figura 4 muestra disminución del eritema y la descamación con Wynzora®, evidente a la semana 2, y mejoría impactante en el cuero cabelludo.
Figura 4. Evolución de la psoriasis en placas de un paciente psiquiátrico en tratamiento con Wynzora®
Caso clínico no publicado, cedido por la Dra. García Fernández.16 Uso de CAL/BDP crema según instrucciones de Ficha Técnica.
La respuesta individual puede variar entre pacientes.
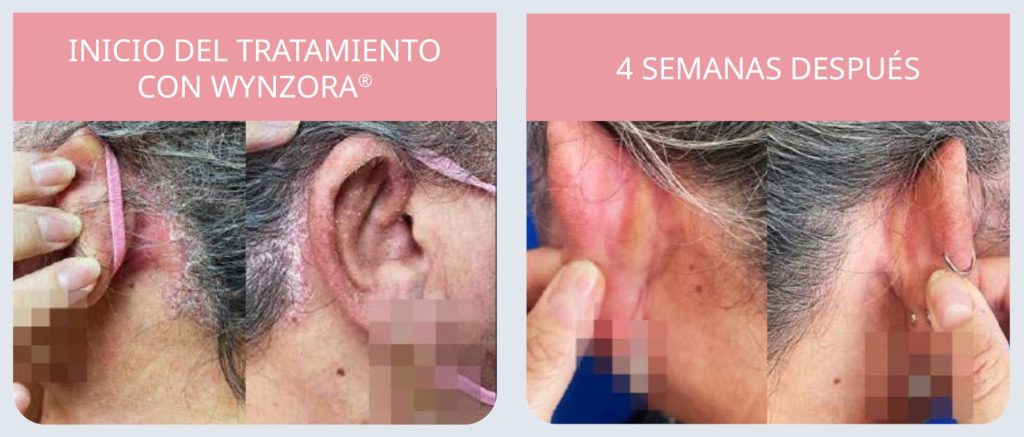
Caso clínico 2. Remodelando la autoestima: estrategias clínicas efectivas para combatir la psoriasis en el cuero cabelludo
Antecedentes. Mujer de 54 años con DM2, HTA, obesidad de grado III y artritis psoriásica poliarticular en tratamiento con metotrexato con buen control cutáneo y articular desde hacía 2 años.
Anamnesis y exploración. Lesiones muy pruriginosas en el cuero cabelludo a raíz de estrés laboral. La persistencia de las lesiones estaba impactando significativamente en su calidad de vida y en su sueño.
Diagnóstico de psoriasis en placas en cuero cabelludo. Placas eritematosas con escama nacarada gruesa en zona retroauricular bilateral y línea de implantación temporal del cuero cabelludo. Sin evidencia de actividad articular (DAPSA <1). Valores de las escalas: BSA = 2 %; PASI = 1; PGA (evaluación global del médico, por sus siglas en inglés) = 3; DLQI = 20; EVA (escala visual analógica) prurito = 8 y PSQI (índice de calidad del sueño de Pittsburgh, por sus siglas en inglés) = 6.
Tratamiento. Hidroxizina 25 mg para el control del prurito y CAL/BDP crema una vez al día durante 8 semanas.
Evolución a las 4 semanas (figura 5). Resolución completa de las placas del cuero cabelludo. Valores de las escalas: BSA = 0 %; PASI = 0; PGA = 0; DLQI = 0; EVA prurito = 0 y PSQI = 0 en las dos semanas después del inicio del tratamiento.
Se decidió mantener metotrexato y Wynzora® para evitar recidiva.
La paciente consiguió una respuesta clínica completa con Wynzora® en tan solo 2 semanas.
Figura 5. Evolución de la psoriasis en placas en cuero cabelludo con el tratamiento con Wynzora®
Caso realizado por Juan Manuel Morón Ocaña, Julia Clavijo Herrero, Pedro Martínez Arrendondo y Amalia Pérez Gil, del Hospital Universitario Nuestra Señora de Valme.17
La respuesta individual puede variar entre pacientes.
Salud mental: importancia del abordaje precoz y coordinado
El médico de Atención Primaria tiene un papel central en:
- Detección temprana del impacto psicológico.
- Coordinar con dermatología y salud mental.
- Abordaje integral físico y emocional, favoreciendo la adherencia al tratamiento y calidad de vida.
Un tratamiento eficaz de la psoriasis contribuye a reducir la carga psicológica y el riesgo de depresión asociado a la enfermedad.10,15
Síndrome metabólico
La psoriasis aumenta el riesgo de padecer síndrome metabólico.18,19
La activación inmunitaria propia de la psoriasis favorece la resistencia a la insulina y alteraciones metabólicas que caracterizan al síndrome metabólico (SM).18
Los pacientes con psoriasis presentan mayor incidencia de:18,19
- Obesidad o SM
- Diabetes o prediabetes
- Dislipemia
- Hipertensión
Estrategias para el control del síndrome metabólico
- Evaluar componentes del SM (obesidad abdominal, presión arterial, glucemia, etc.).18
- Coordinación desde atención primaria, dermatología, endocrinología y cardiología.19
- Aplicar criterios ATP-III (panel de tratamiento del adulto III, por sus siglas en inglés) o IDF (Federación Internacional de Diabetes, por sus siglas en inglés), para un diagnóstico precoz.20,21
- Promover hábitos saludables.18,19
Impacto de la psoriasis en el síndrome metabólico
Los pacientes con psoriasis tienen:18
- 46% de prevalencia de SM.
- ∼3 veces más riesgo global de desarrollar SM (ORC 2,63; IC95% 1,1-6,23).
- ∼6,5 veces más riesgo de desarrollar SM en psoriasis moderada o grave (ORC 6,65; IC95% 3,32-13,31).
El SM es la comorbilidad más frecuente en la psoriasis y un factor de riesgo para enfermedades cardiovasculares (ECV), una de las principales causas de muerte entre los pacientes con psoriasis.22
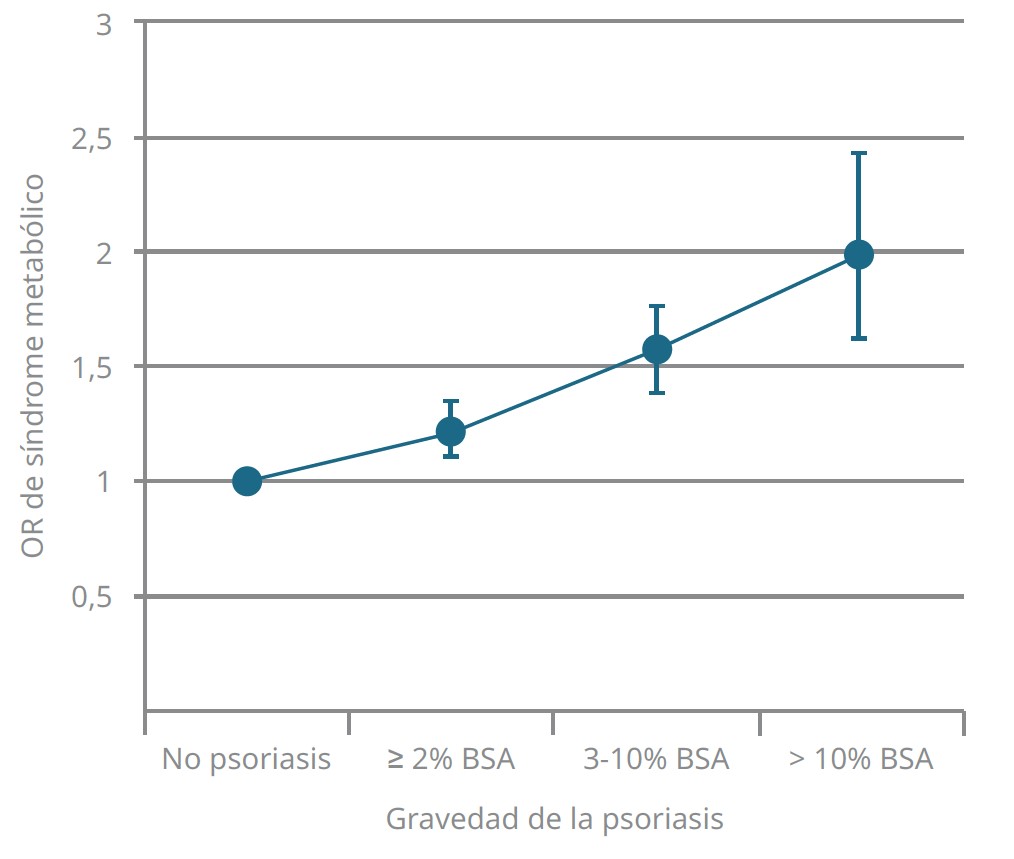
La figura 6 muestra el riesgo de SM según la gravedad de la psoriasis.
Figura 6. Riesgo de síndrome metabólico según la gravedad de la psoriasis
Asociación entre psoriasis y obesidad
- La obesidad aumenta de forma proporcional a la severidad de la psoriasis.23
- La obesidad puede reducir la eficacia del tratamiento de la psoriasis con biológicos.24
- El tratamiento con una dieta de baja energía, y la resultante pérdida de peso está asociado a una mejoría en el PASI.25
- Además, el aumento de la obesidad en la psoriasis puede explicar, parcialmente, la relación entre la psoriasis y la diabetes.26
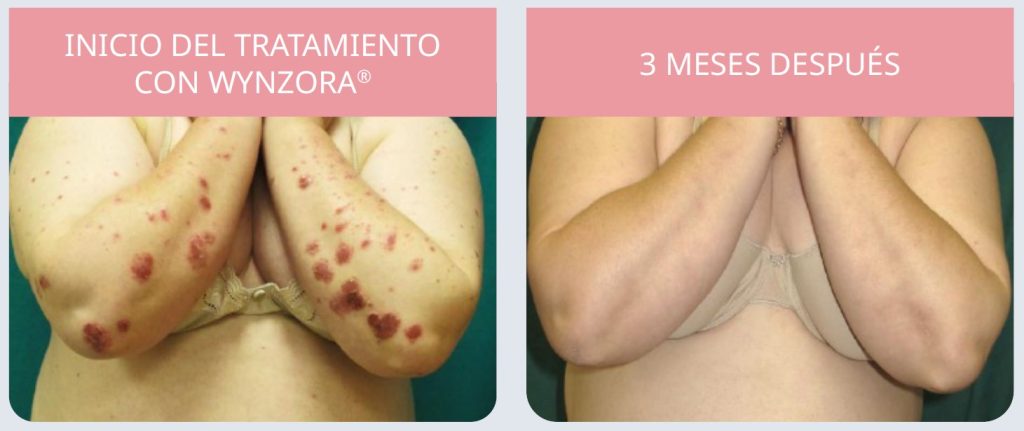
Caso clínico 3. Cuando la obesidad se convierte en un problema…
Antecedentes. Mujer de 57 años con obesidad mórbida, enfermedad hepática grasa asociada a disfunción metabólica, DM2, insuficiencia renal crónica avanzada, antecedentes familiares de psoriasis (hermana).
Anamnesis y exploración. Lesiones cutáneas extensas de 2 meses de evolución. Analítica con
alteraciones hepáticas y renales: glucosa 172 mg/dl, LDH 270 U/l, LDL-colesterol 282 mg/dl.
Diagnóstico de psoriasis en placas. Placas eritematodescamativas, hiperqueratósicas, de distribución difusa en el tronco, la espalda, el abdomen, los brazos y las piernas.
Tratamiento. Se selecciona un tratamiento tópico (Wynzora®) por contraindicación de terapias sistémicas.
Evolución a las 8 semanas (figura 7). Resolución prácticamente total de las lesiones. Persistencia de leve eritema residual. Desaparición casi completa de la descamación y la hiperqueratosis.
En pacientes con comorbilidades que limitan el uso de tratamientos sistémicos, Wynzora® se presenta como una alternativa adecuada.
Figura 7. Evolución de la psoriasis en placas con el tratamiento con Wynzora®
Caso realizado por César Guijarro Sánchez, Irene Rivera Ruiz, Miguel Juan Cencerrado y Francisco José Gómez Garçía del Servicio de Dermatología Médico-Quirúrgica y Venereología del Hospital Universitario Reina Sofia de Córdoba.16
La respuesta individual puede variar entre pacientes.
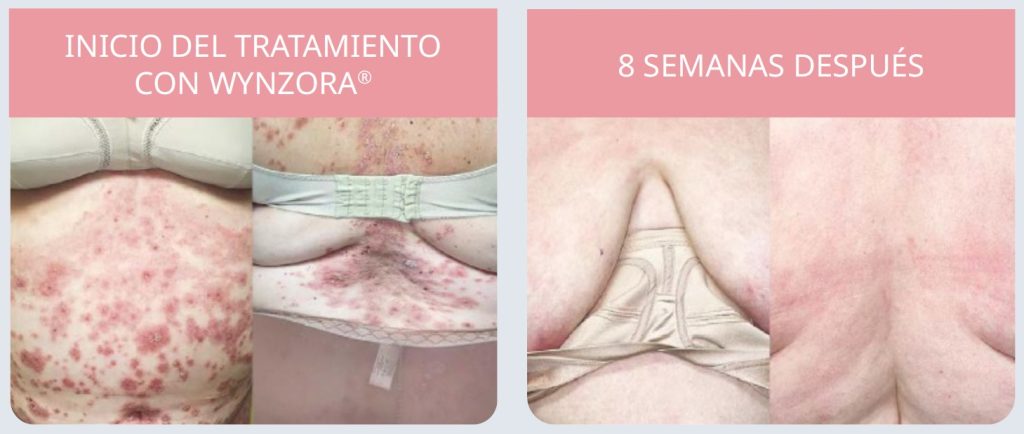
Caso clínico 4. Psoriasis en paciente oncológica con obesidad y síndrome metabólico: un reto terapéutico
Antecedentes. Mujer de 49 años con obesidad de grado III (IMC = 46,3), fibromialgia, hipertensión, dislipidemia, hipertrigliceridemia e hipercolesterolemia. Psoriasis en placas de 2 años de evolución; tratamientos previos: corticoide tópico, metotrexato subcutáneo (suspendido por toxicidad hepática). Antecedente oncológico: carcinoma ductal in situ (mama izquierda) tratado con cirugía y radioterapia; tratamiento actual: tamoxifeno.
Anamnesis y exploración. Empeoramiento clínico de la psoriasis.
Diagnóstico de psoriasis en placas. Placas eritematosas, hiperqueratósicas e infiltradas en los antebrazos y los miembros inferiores.
Tratamiento. Se propone CAL/BDP crema por rechazo de fototerapia UVB/UVA.
Evolución a las 8 semanas (figura 8). Resolución completa de las lesiones de los miembros superiores y prácticamente completa de las lesiones de los miembros inferiores.
Wynzora® ofrece una alternativa útil en escenarios clínicos complejos, como psoriasis moderada con antecedentes oncológicos y riesgo metabólico.
Figura 8. Evolución de la psoriasis en placas con el tratamiento con Wynzora® en una paciente con obesidad y antecedente oncológico
Caso realizado por Pablo Fernández-Crehuet Serrano del Servicio de Dermatología Médico-Quirúrgica y Venereología del Hospital Universitario Reina Sofia de Córdoba.16
La respuesta individual puede variar entre pacientes.
Síndrome metabólico: importancia del abordaje precoz y coordinado
El control del SM en pacientes con psoriasis requiere:1,27,28
- Evaluar sistemáticamente los factores metabólicos.
- Fomentar hábitos saludables que reduzcan inflamación y riesgo CV.
- Coordinar atención primaria con otras especialidades para detección precoz y seguimiento.
Un abordaje precoz y eficaz de la psoriasis puede reducir la inflamación sistémica y, con ello, disminuir el riesgo de desarrollar comorbilidades como el síndrome metabólico.1,27,28
Artritis psoriásica
La psoriasis aumenta el riesgo de artritis psoriásica (APs).29
La APs es una enfermedad inflamatoria crónica que afecta las articulaciones y está estrechamente relacionada con la psoriasis.29
La artritis psoriásica empeora la calidad de vida y la funcionalidad:30
- La artritis psoriásica se asocia a peor calidad de vida global que la psoriasis sin afectación articular (más dolor, fatiga y limitación funcional).30
- Los pacientes con APs presentan más discapacidad laboral y ausentismo que los pacientes con psoriasis sola y que la población sin enfermedad psoriásica.30
Estrategias de prevención y abordaje de la artritis psoriásica desde atención primaria
La detección temprana es clave, ya que el retraso diagnóstico >6-12 meses se asocia con mayor riesgo de daño estructural irreversible.31
Se recomienda:
- Preguntar sistemáticamente por síntomas articulares (dolor inflamatorio, rigidez matutina, entesitis, etc.).32
- Explorar uñas, cuero cabelludo y regiones interglúteas, ya que son localizaciones vinculadas a mayor riesgo de APs.33
- Usar herramientas de cribado validadas: PURE-4 (evaluación simplificada de cribado de artritis psoriásica, por sus siglas en inglés), una escala de 4 ítems (figura 9).34
Figura 9. Escala PURE-4
Schoels et al.34
En el acompañamiento del paciente, se debe comprobar el sedentarismo, el tabaquismo, el consumo de alcohol y la obesidad, ya que todas estas condiciones aumentan el riesgo de APs y son más frecuentes en psoriasis. Se recomienda actividad física regular, evitar el tabaco y el alcohol y mantener un peso adecuado.35-37
Artritis psoriásica: importancia del abordaje precoz y coordinado
El control de la artritis psoriásica en pacientes con psoriasis requiere29,38-39:
- Cribado regular de síntomas musculoesqueléticos para detectar APs precozmente y evitar retrasos diagnósticos.
- Detección temprana de inflamación articular y daño estructural mediante coordinación entre dermatología y reumatología para confirmar el diagnóstico e iniciar tratamiento dirigido.
- Seguimiento multidisciplinar continuo para abordar comorbilidades y optimizar la respuesta terapéutica mediante ajustes precoces.
Un abordaje precoz y adecuado de la psoriasis facilita la detección temprana de artritis psoriásica y puede reducir la progresión del daño estructural articular, evitando retrasos diagnósticos que se asocian a peor pronóstico.29,38-39
Wynzora®
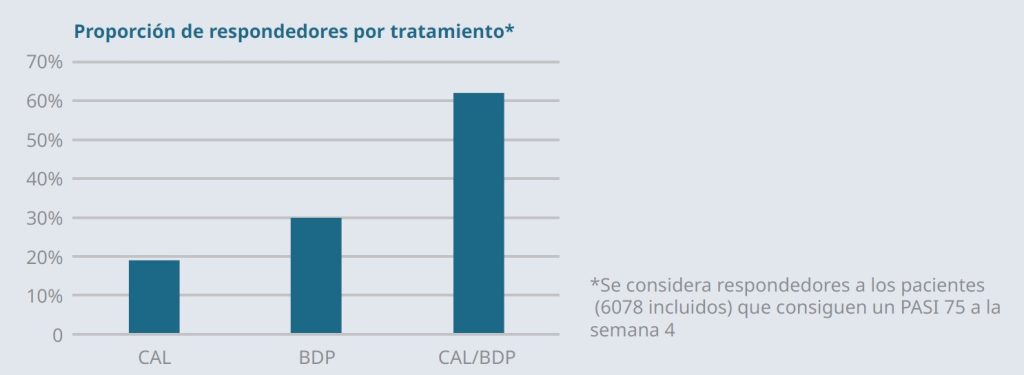
Wynzora® aumenta los efectos complementarios del calcipotriol (CAL) y el dipropionato de betametason (BDP) optimizando la absorción y mejorando las propiedades sensoriales.40
Gracias a la tecnología PAD, la combinación fija de CAL y BDP no solo ofrece mayor eficacia que la monoterapia, sino que también mejora la tolerabilidad al reducir los efectos adversos, favoreciendo la adherencia y evitando la progresión hacia formas más severas de psoriasis41 (figura 10).
El calcipotriol es un análogo de la vitamina D que:
- Evita la pérdida de agua y la alteración de la barrera cutánea provocada por los corticosteroides.41
- Reduce la atrofia cutánea provocada por los corticosteroides.42
La betametasona es un corticoide de alta potencia que:
- Reduce la irritación cutánea perilesional generada por el calcipotriol.41
Figura 10. CAL/BDP vs dipropionato de betametasona y calcipotriol en monoterapia
Adaptado de Van de Kerkhof et al.43
El 91% de los pacientes prefieren Wynzora® vs. otros tratamientos tópicos.40
Wynzora® muestra:
- Eficacia en cuerpo y cuero cabelludo desde la primera semana.42
- Aplicación fácil y rápida absorción sin sensación pegajosa.44,45
- Menor sensación grasa44, con un 70% de alta adherencia al tratamiento.46
- Mayor satisfacción del paciente con el tratamiento que las fórmulas en gel y espuma.46,47
Wynzora® combina CAL/BDP en una formulación en crema innovadora con tecnología PAD, eficaz y bien tolerada, con resultados visibles desde la 1a semana y alta preferencia por los pacientes.40,42,44
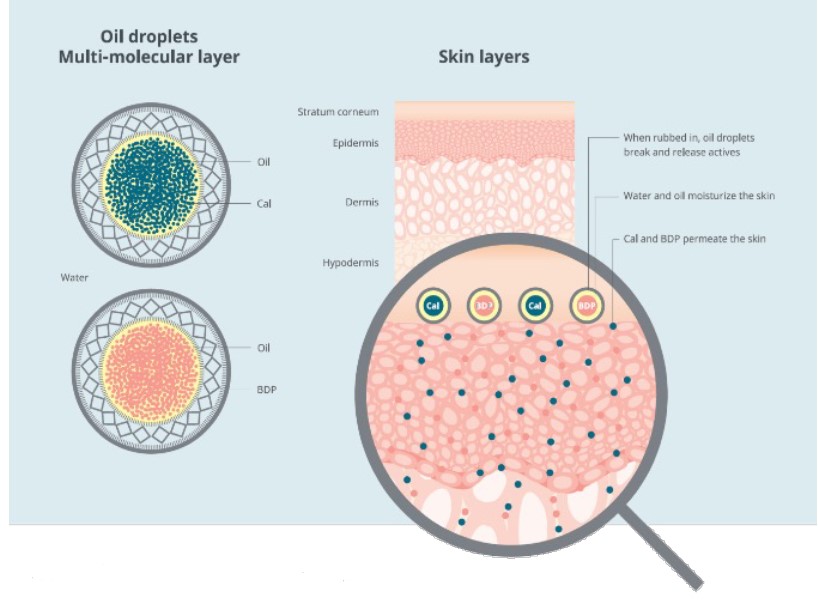
Tecnología PAD en Wynzora®
La tecnología PAD (figura 11) de Wynzora® proporciona:28,45,48
- Solubilidad completa de los principios activos.
- Evaporación del agua tras la aplicación conlleva la sobresaturación del fármaco.
- Bajos niveles de tensioactivos libres que dificulten la penetración.
Wynzora® se ha desarrollado utilizando la tecnología PAD y consiste en compuestos activos CAL y BDP totalmente solubilizados en sus propias gotas de aceite dispersas en una base acuosa.28
Figura 11. Tecnología PAD
Armstrong et al.28
Referencias
1. Torres-Soto SA, Silva-Quintero LA, Rojas-Zuleta WG. Psoriatic march: A view from pathophysiology to cardiovascular risk. Rev Colomb Reumatol (Engl Ed). 2024;31(1):18-28.
2. International Federation of Psoriasis Associations (IFPA). World Psoriasis Day 2022: Breaking the Chain.
3. Cristofori M, et al. Psoriasis Beyond the Skin: A Disease With Cardiovascular Risk. Cureus. 2025;17(7):e88464
4. Piaserico S, Orlando G, Messina F. Psoriasis and Cardiometabolic Diseases: Shared Genetic and Molecular Pathways. Int J Mol Sci. 2022;23(16):9063.
5. Manolis AA, Manolis TA, Melita H, Manolis AS. Psoriasis and cardiovascular disease: the elusive link. Int Rev Immunol. 2019;38(1):33-54.
6. Sheth S, Inestroza K, Merola JF, Weber B, Garshick M. Practical Recommendations on Cardiovascular Risk Evaluation in Patients With Psoriasis and Psoriatic Arthritis for Dermatologists, Rheumatologists, and Primary Care Physicians by the Psoriasis and Psoriatic Arthritis Clinics Multicenter Advancement Network. J Psoriasis Psoriatic Arthritis. 2025 May 28:24755303251337020.
7. Visseren FLJ, Mach F, Smulders YM, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J. 2021;42(34):3227-3337
8. Gonzalez-Cantero A, Reddy AS, Dey AK, et al. Underperformance of clinical risk scores in identifying imaging-based high cardiovascular risk in psoriasis: results from two observational cohorts. Eur J Prev Cardiol. 2022;29(4):591-598
9. Daudén E, Blasco AJ, Bonanad C, Botella R, Carrascosa JM, González- Parra E et al. Position statement for the management of comorbidities in psoriasis. J Eur Acad Dermatol Venereol. 2018;32(12):2058-73.
10. González-Parra S, Daudén E. Psoriasis and Depression: The Role of Inflammation. Actas Dermo-Sifiliográficas. 2019;110(1):12-19
11. Correia Gayao N, Cival C. Impact of Mental Health on Patients with Psoriasis. South Health and Policy. 2025;4:202.Newone
12. Zozaya González N, Abdalla Pereira F, Hidalgo Vega A. Manifiesto para la calidad de vida de las personas con PSORIASIS y la eficiencia y equidad del SNS.
13. Finlay AY, Khan GK. Dermatology Life Quality Index (DLQI)–a simple practical measure for routine clinical use. Clin Exp Dermatol. 1994;19(3):210-21
14. World Health Organization. (1998). The World Health Organization–Five Well-Being Index (WHO- 5): OMS (cinco) Índice de Bienestar (versión 1998), traducción española. World Health Organization.
15. Dauden E, Herrera E, Puig L, et al. Validation of a new tool to assess health-related quality of life in psoriasis: the PSO-LIFE questionnaire. Health Qual Life Outcomes.2012;10:56.
16. Almirall. DermaExperiencias. Libro digital. Barcelona: Almirall; 2025. ISBN: 978-84-128593-5-5.
17. Linares V et al. Titol del posetr. Presentado en Congreso Primavera EADV. Mayo 2025. Praga.
18. Rodríguez-Zúñiga MJM, Cortez-Franco F, Quijano-Gomero E. Association of Psoriasis and Metabolic Syndrome in Latin America: A Systematic Review and Meta-Analysis. Relación entre psoriasis y síndrome metabólico en Latinoamérica. Revisión sistemática y metaanálisis. Actas Dermosifiliogr. 2017;108(4):326-334
19. Londoño Á, González C, Castro L, Puig L. Psoriasis y su relación con el síndrome metabólico. Rev Colomb Reumatol. 2013;20(4):228-236
20. Grundy SM, Cleeman JI, Daniels SR, et al. Diagnosis and management of the metabolic syndrome: an American Heart Association/National Heart, Lung, and Blood Institute Scientific Statement.
Circulation. 2005;112(17):2735-2752
21. International-Diabetes-Federation. The IDF consensus worldwide definition of the metabolic syndrome. 2006
22. Wu JJ, et al. Psoriasis and metabolic syndrome: implications for the management and treatment of psoriasis. J Eur Acad Dermatol Venereol. 2022 Jun;36(6):797-806.
23. Rivers JP, et al. Visceral Adiposity in Psoriasis is Associated With Vascular Inflammation by 18F-fluorodeoxyglucose Positron-Emission Tomography/Computed Tomography Beyond Cardiometabolic
Disease Risk Factors in an Observational Cohort Study. JACC Cardiovasc Imaging. 2018 Feb;11(2 Pt 2):349-357;
24. Burshtein J, et al. The association between obesity and efficacy of psoriasis therapies: An expert consensus panel. J Am Acad Dermatol. 2025 Apr;92(4):807-815;
25. Jensen P. et al. Long-term effects of weight reduction on the severity of psoriasis in a cohort derived from a randomized trial: a prospective observational follow-up study. Am J Clin Nutr. 2016 Aug;104(2):259-65. Epub 2016 Jun 22.
26. Xu Z, et al. Obesity mediates the association between psoriasis and diabetes incidence: a population-based study. Diabetol Metab Syndr. 2025 Feb 8;17(1):51.
27. Gisondi P, Del Giglio M, Girolomoni G. Treatment Approaches to Moderate to Severe Psoriasis. Int J Mol Sci. 2017;18(11):2427.
28. Armstrong AW, et al. Pooled analysis demonstrating superior patient-reported psoriasis treatment outcomes for calcipotriene/betamethasone dipropionate cream versus suspension/ gel. J Drugs Dermatol. 2022;21(3):242-248.
29. Ritchlin CT, Colbert RA, Gladman DD. Psoriatic Arthritis. N Engl J Med. 2017;376(10):957-970.
30. Kavanaugh A, Helliwell P, Ritchlin CT. Psoriatic Arthritis and Burden of Disease: Patient Perspectives from the Population-BasedMultinational Assessment of Psoriasis and Psoriatic Arthritis (MAPP) Survey. Rheumatol Ther. 2016;3(1):91-102.
31. Haroon M et al. Delayed diagnosis leads to worse outcomes in psoriatic arthritis. Ann Rheum Dis. 2015;74:1045–1050.
32. Coates LC, et al. Screening for psoriatic arthritis in psoriasis clinics. Ann Rheum Dis. 2013;72:736–743.
33. Eder L, Haddad A, Rosen CF, et al. The Incidence and Risk Factors for Psoriatic Arthritis in Patients With Psoriasis: A Prospective Cohort Study. Arthritis Rheumatol. 2016;68(4):915-923.
34. Schoels MM, Aletaha D, Funovits J, et al. Development and validation of the Psoriatic Arthritis UnclutteRed screening Evaluation (PURE-4) questionnaire. Arthritis Care & Research. 2018;70(7):1065–1072.
35. Love TJ, Zhu Y, Zhang Y, et al. Obesity and the risk of psoriatic arthritis: a population-based study. Ann Rheum Dis. 2012;71(8):1273-1277
36. Nguyen UDT, Zhang Y, Lu N, et al. Smoking paradox in the development of psoriatic arthritis among patients with psoriasis: a population-based study. Ann Rheum Dis. 2018;77(1):119-123;
37. Klingberg E, Bilberg A, Björkman S, et al. Weight loss improves disease activity in patients with psoriatic arthritis and obesity: an interventional study. Arthritis Res Ther. 2019;21(1):17.
38. Mease PJ, Gladman DD, Collier DH, et al. Early recognition and diagnosis of psoriatic arthritis: recommendations from the GRAPPA 2019 update. J Rheumatol. 2020;47(1):20–27.
39. Schaefer CP, Mease PJ, Georges C, et al. Assessment of the impact of diagnostic delay on clinical outcomes in psoriatic arthritis. Rheumatol Ther. 2020;7(3):521–536.
40. López Estebaranz JL, et al. Real-world use, perception, satisfaction, and adherence of calcipotriol and betamethasone dipropionate PAD-cream in patients with plaque psoriasis in Spain and Germany: results from a crosssectional, online survey. J Dermatolog Treat. 2024; 35(1):2357618.
41. Segaert S et al. Optimizing anti-inflammatory and immunomodulatory effects of corticosteroid and vitamin D analogue fixed-dose combination therapy. Dermatol Ther (Heidelb) 2017; 7(3):265-279.
42. Ficha Técnica Wynzora®. Agencia Española de Medicamentos y Productos Sanitarios. Centro de información del Medicamento. Fecha de acceso: Noviembre 2025. Disponible en: https://cima. aemps.es/cima/pdfs/ft/86088/FT_86088.pdf
43. Van de Kerkhof P, de Peuter R, Ryttov J, Jansen JP. Mixed treatment comparison of a two-compound formulation (TCF) product containing calcipotriol and betamethasone dipropionate with other topical treatments in psoriasis vulgaris. Curr Med Res Opin. 2011;27(1):225-238.
44. García N, et al. Sensory properties analysis of a calcipotriol and betamethasone dipropionate cream vehicle formulated with an innovative PAD Technology for the treatment of plaque psoriasis on the skin and scalp. Drugs Context. 2023;12:2023- 2-8.
45. Pinter A, et al. A pooled analysis of randomized, controlled, phase 3 trials investigating the efficacy and safety of a novel, fixed dose calcipotriene and betamethasone dipropionate cream for the topical treatment of plaque. Psoriasis. J Eur Acad Dermatol Venereol. 2022 Feb;36(2):228-36;
46. Lopez-Estebaranz JL et. Percepción, satisfacción y adherencia al tratamiento con la crema de calcipotriol y dipropionato de betametasona en pacientes con psoriasis en placas en condiciones de vida real en España 10a Congreso Nacional de Psoriasis. Madrid. 17-18 Enero 2025.
47. Bewley A, et al. An anchored matching-adjusted indirect comparison of fixeddose combination calcipotriol and betamethasone dipropionate (Cal/BDP) cream versus Cal/BDP foam for the treatment of psoriasis. J Dermatolog Treat. 2022 Dec;33(8):3191-3198.
48. Praestegaard M. et al. Polyaphron dispersion technology, a novel topical formulation and delivery system combining drug penetration, local tolerability and convenience of application. Dermatol Ther (Heidelb). 2022
PRESENTACIÓN Y PVP (IVA M.R.): Wynzora® 50 microgramos/g + 0,5 mg/g crema, 1 tubo de 60 g. CN 731344.1. PVP IVA: 44,69 €. Wynzora® 50 microgramos/g + 0,5 mg/g crema, 2 tubos de 60
g. CN 749493. PVL: 57,26 €; PVP IVA: 89,39 €. Con receta médica. Financiados por SNS con aportación reducida.
ES-WYN-2500085 – Diciembre 2025