Federico Palomar Llatas
Director Cátedra Hartmann de Integridad y Cuidados de la Piel.
Director Máster Deterioro de la Integridad Cutánea, Úlceras y Heridas.
Unidad de úlceras y Pie diabético. Clínicas Universitarias Universidad Católica de Valencia.
Puntos clave
|
Introducción
La psoriasis (figura 1) es una enfermedad crónica cutánea inflamatoria y sistémica, con una prevalencia del 1-2 %, que merma la calidad de vida del paciente. Entre los tratamientos de la psoriasis tenemos tratamientos tópicos, puvaterapia y tratamientos sistémicos convencionales. Asimismo, las nuevas tecnologías de la industria farmacéutica nos proporcionan en la actualidad nuevos agentes biológicos con una elevada evidencia científica de su eficacia para muchas patologías, como la psoriasis moderada-grave1,2.
En este marco, el personal de enfermería tiene un papel fundamental como parte del equipo que atiende a los pacientes con psoriasis.
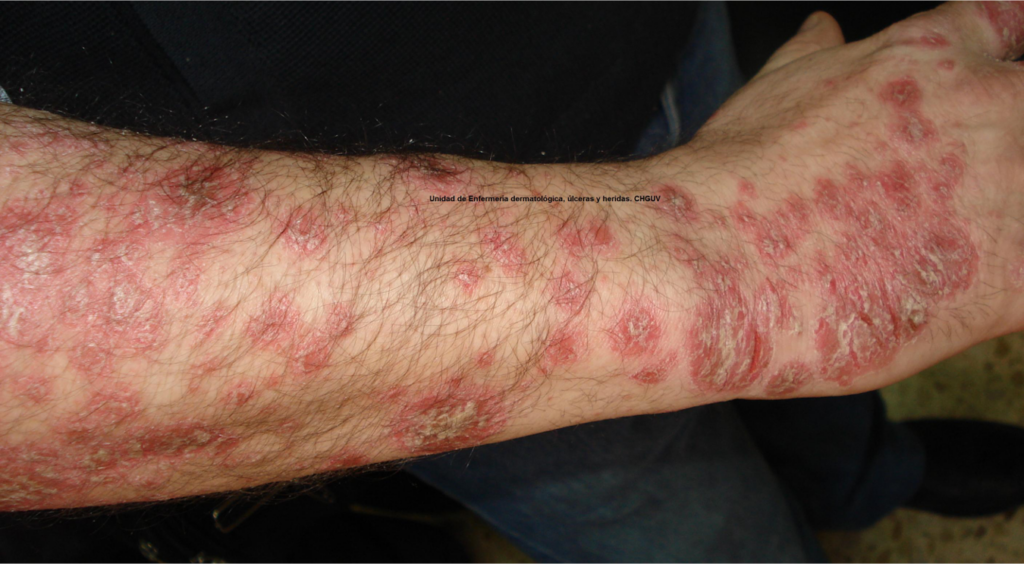
Trabajo en consulta
Es necesario realizar una valoración integral del paciente antes de pautar un tratamiento por vía sistémica o tópica, y se debe tener presente que es una enfermedad con una importante comorbilidad1,3.
Siempre debemos tener presente que esta enfermedad acarrea un elevado nivel de estrés, ya que el paciente observa el deterioro de su imagen corporal y tiene una baja autoestima; es una enfermedad con brotes inesperados, que genera en el paciente el deseo de «blanquear».
En consulta, la exploración física del paciente debe realizarse entre el dermatólogo y la enfermera desde una perspectiva clínica y humana (exploración holística).
Se comenzará esta exploración con la valoración de la gravedad de la psoriasis por medio del PASI (índice de intensidad y extensión de la psoriasis) y la afectación del área afectada por medio de la BSA (superficie corporal). Asimismo, es preciso pasar a los pacientes cuestionarios sobre la calidad de vida, ya que existe relación entre esta enfermedad y el estrés, la ansiedad y otras alteraciones del estado de ánimo1,2. También debe aplicarse la escala de intensidad del picor (cuestionario ISS)4. Finalmente, en caso necesario se realizarán las pruebas pertinentes, como analítica sanguínea, radiografías, electrocardiograma, etc.
Tratamientos y cuidados
Atendiendo a los factores desencadenantes, hay que educar al paciente en todas las facetas de su vida diaria para informarle de todo aquello que es perjudicial para su enfermedad.
La información debe ser concreta, con un vocabulario comprensible por el paciente y evitando términos técnicos.
El tratamiento será controlado por un equipo multidisciplinar integrado por el dermatólogo, la enfermera —tanto de atención especializada como de atención primaria—, el médico de familia e incluso el reumatólogo.
En relación con el tratamiento, es importante el papel de la enfermera en la educación sociofamiliar y del propio paciente de que estamos ante una enfermedad crónica que puede mejorar, pero no curar; para ello, el paciente debe ser consciente de que es fundamental que cumpla las siguientes pautas:
- Llevar una vida saludable en cuanto a su alimentación (dieta mediterránea).
- Utilizar ropa de algodón no ajustada.
- Llevar un estrecho control de las patologías concomitantes.
- Utilizar lociones hidratantes.
Para mejorar la descamación, sequedad y prurito son muy importantes los emolientes o lubricantes.
Los emolientes o lubricantes proporcionan hidratación en el estrato córneo y ayudan a disminuir la evaporación del agua, aumentando la elasticidad y evitando la fisura epidérmica; se trata de compuestos de aceites minerales, vegetales o animales (parafina, coco, lanolina).
En cuanto a los productos de uso diario del paciente con psoriasis, estos no deben producir sequedad cutánea (xerosis), aumento de la hiperqueratosis, picor ni tirantez en la piel, principalmente en manos, rodillas y pies.
Deben ser productos que ayuden a dejar una piel fina, flexible y más limpia de hiperqueratosis, que hace más tórpida la entrada de medicación por vía tópica.
Los tratamientos tópicos hoy en día son más cómodos para el paciente, ya que antiguamente se realizaban con alquitranes (coaltar), mal aceptados por los pacientes por su fuerte olor y porque manchan e irritan la piel. Los fármacos tópicos más usados en la actualidad son los corticoides, los análogos de la vitamina D3 y el ácido salicílico.
En relación con la aplicación de estos fármacos tópicos, es labor de enfermería explicar al paciente la forma de administrar aquellos que ha pautado el dermatólogo. Algunos de los consejos que se deben transmitir a los pacientes son los siguientes:
- En codos y rodillas, el tratamiento se realiza con pomadas aplicadas en una capa fina.
- El tratamiento de las uñas se realiza preferentemente con pomadas que se aplican solamente en la uña. Asimismo, son recomendables los tratamientos oclusivos, no utilizar cepillos de uñas, evitar la manicura (traumatismos) y mojar las uñas en agua templada y jabonosa para cortarlas más fácilmente.
- En cuanto a las piernas y el cuerpo, en las placas con muy poca inflamación y en las zonas secas se aplicarán lociones y aceites.
- En relación con la oclusividad, el efecto de impermeabilidad evita la pérdida de agua de la piel, reteniéndola en la epidermis sin permitir su evaporación (figura 2).
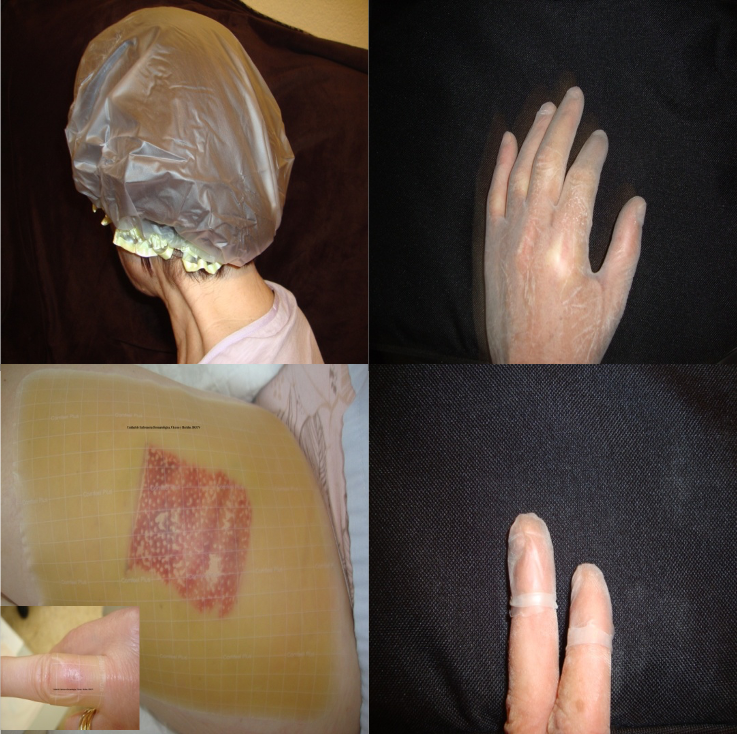
Por su parte, el tratamiento sistémico prescrito y pautado por el dermatólogo será a su vez explicado y, en algunos casos, administrado por la enfermera. Esto incluye explicar al paciente cómo debe autoadministrarse subcutáneamente el fármaco biológico prescrito por el dermatólogo. Cuando esta administración sea por infusión intravenosa, será precisa una monitorización durante el tiempo de la infusión, que puede realizarse en las consultas o en el hospital de día5,6.
Actuación de enfermería
Como ya hemos explicado, la actuación de enfermería comienza por una valoración integral del paciente, que determine todos los factores relevantes para poder establecer un plan de cuidados adecuado. Esto incluye recoger, entre otros, datos sobre la afectación de la piel, las comorbilidades, los factores agravantes, las características de los brotes, la repercusión psicológica y en la calidad de vida, y las necesidades de la persona.
Con toda la información, la enfermera debe formular los diagnósticos enfermeros correspondientes (NANDA). Según estos, y en concordancia con el dermatólogo, establecerá la atención apropiada. Los diagnósticos NANDA más destacados en la psoriasis, a los que han de obedecer la educación y el tratamiento de enfermería, se muestran en la tabla 17-9.
Tabla 1. Diagnósticos NANDA más destacados en la psoriasis7-9
| (00046) Deterioro de la integridad cutánea: Alteración de la epidermis, la dermis o ambas |
| El objetivo es la resolución de la sequedad cutánea y del prurito consecuencia de esta, por medio de la aplicación de lociones, cremas o emolientes, según el estado del paciente. Los consejos específicos son los siguientes: |
|
|
|
|
|
|
|
|
|
|
|
|
| Cómo aplicar un fármaco tópico en el cuero cabelludo: |
|
|
|
|
|
|
|
|
| (00046) Ansiedad |
|
| (0095) Deterioro del patrón del sueño. Insomnio |
|
|
| (00008) Termorregulación ineficaz |
|
| (00119) Baja autoestima crónica |
|
| (00004) Riesgo de infección |
|
Conclusiones
El personal de enfermería juega un papel muy importante en la atención a los pacientes con psoriasis, como parte de un equipo multidisciplinar. Entre sus tareas están la valoración integral del paciente; la educación en múltiples aspectos de la enfermedad; la administración de medicamentos; el fomento del cumplimiento terapéutico; el abordaje del estrés, la ansiedad y el insomnio, y la potenciación de la autoestima.
Bibliografía
- Sánchez Carazo JL, Martínez Casimiro L, Alegre de Miguel V. Es necesario el control de la psoriasis a largo plazo. Actas Dermosifiliogr. 2008;99 Supl 1:29-36. Disponible en: https://www.actasdermo.org/es-pdf-13115392
- Daudén E, Conejo J, García-Calvo C. Percepción del médico y paciente de la gravedad de la psoriasis, su impacto en la calidad de vida y satisfacción con la atención y el tratamiento recibido. Estudio observacional en España. Actas Dermosifiliogr. 2011;102(4):270-6. Disponible en: https://www.actasdermo.org/es-linkresolver-percepcion-del-medico-paciente-gravedad-S0001731010004795
- Daudén E, Castañeda S, Suárez C, García-Campayo J, Blasco AJ, Aguilar MD, et al; Grupo de Trabajo en Comorbilidades asociadas a la Psoriasis. Abordaje integral de la comorbilidad del paciente con psoriasis. Actas Dermosifiliogr. 2012;103 Suppl 1:1-64. Disponible en: https://www.actasdermo.org/es-linkresolver-abordaje-integral-comorbilidad-del-paciente-S0001731012700017
- Daudén E, Sánchez-Perez J, Prieto M, Roset M. Validación de la versión española de la escala de intensidad del picor (Cuestionario Itch Severity Scale, ISS). Estudio PSEDA. Actas Dermosifiliogr. 2011;102(7):527-36. Disponible en: https://www.actasdermo.org/es-linkresolver-validacion-version-espanola-escala-intensidad-S0001731011001724
- Palomar Llatas F, Fornes Pujalte B, Sierra Talamantes C. Protocolo de infusión de anticuerpos monoclonales en el tratamiento biológico de la psoriasis. Enferm Dermatol. 2015;9(24). Disponible en: https://riucv.ucv.es/bitstream/handle/20.500.12466/994/Dialnet-ProtocoloDeInfusionDeAnticuerposMonoclonalesEnElTr-5185635.pdf?sequence=1&isAllowed=y
- Ramos Rincón JM, Sánchez Carazo J, Salavart Lleti M. Terapias biológicas en dermatología y riesgos infecciosos. Manual de preguntas y respuestas. Proas Sciencie; 2006.
- Heather Herdman T, Kamitsuru S. Diagnósticos enfermeros. Definiciones y clasificación 2018-2020. 11ª edición. Madrid: Elsevier; 2019.
- De Argila Fernández-Durán N, Blasco Maldonado C, Martín Gómez M. Gestión y cuidados de enfermería al paciente dermatológico en tratamiento con fototerapia con rayos ultravioleta B de banda estrecha. Enferm Clin. 2013;23(4):170-4. Disponible en: https://www.elsevier.es/es-revista-enfermeria-clinica-35-linkresolver-gestion-cuidados-enfermeria-al-paciente-S1130862113000983
- Palomar Llatas F. Psoriasis y sus cuidados. Enferm Dermatol. 2009;6:16-23. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=4331389



